-
Sept grands principes pour le leadership en sécurité ont été édictés par l’Institut pour une culture de sécurité industrielle (ICSI) (1-3).
Ils sont adaptables au secteur de la santé (4). Ils ne s’adressent pas uniquement à vous en tant que manager de haut niveau, mais à tous les niveaux de management de votre établissement. Des ressources existent d’ores et déjà pour les développer (cf rubrique 4 ci-dessous et Pour en savoir plus) :
- Créer la vision de la sécurité,
- Partager la vision de la sécurité,
- Être crédible,
- Donner à la sécurité la place qui lui revient dans les arbitrages,
- Être présent sur le terrain pour : observer, écouter, communiquer efficacement,
- Favoriser l’esprit d’équipe et la coopération transversale,
- Reconnaître les bonnes pratiques et appliquer une sanction juste.
Si vous êtes le garant de la création de la vision de la sécurité des soins dans votre établissement (2,5), qui doit être partagée, commune, et déclinée à tous les niveaux, il appartient également aux managers de proximité de décliner leur vision, ajustée à la vision globale mais plus opérationnelle et plus proche du terrain. En établissement de santé, cette vision globale est inscrite dans le projet d’établissement et le projet médical, et les orientations prioritaires sont précisées dans la politique qualité et sécurité des soins (6). Les attendus de votre rôle en tant que leader, pour créer la vision, selon l’ICSI, sont concordants avec les attendus du référentiel de certification des établissements de santé (« La gouvernance fait preuve de leadership »)(7-9) : réaliser et partager un état des lieux du niveau de sécurité, imaginer la situation future souhaitée collectivement, décliner cette vision en axes de changement, se mettre d’accord sur des objectifs réalistes et limités, préciser clairement les attitudes et comportements attendus, se sentir personnellement engagé dans la transformation de la culture de sécurité.
Ce qui vous engage le plus en tant que manager de haut niveau est le partage de cette vision. Ce partage nécessite de la coopération avec l’ensemble des parties prenantes : Président de CME, directeur des soins, encadrement de proximité, équipes qualité-gestion des risques et usagers/patients, afin de susciter l’adhésion et l’implication de tous les professionnels et des usagers/patients. Différentes opportunités existent dans nos établissements de santé pour communiquer et partager votre vision (cf Pour en savoir plus). Parmi elles, les rencontres sécurité ont pour objectif de démontrer à vos collaborateurs votre implication dans la sécurité des soins (10). D’une manière générale, votre présence sur le terrain, comme celle de vos collaborateurs managers de proximité, est indispensable pour appréhender la réalité des soins dispensés et le niveau de sécurité des soins. Cela nécessite de sanctuariser du temps dans l’agenda pour le faire (11-13).
Le quatrième principe est de donner à la sécurité la place qui lui revient dans les arbitrages. Il s’agit en particulier dans nos établissements de définir explicitement des critères de « no-go », afin de définir la barre en dessous de laquelle la sécurité des patients est engagée, où la balance bénéfice risques des soins s’inverse (14-16). Il s’agit également de mettre en place des stratégies adaptatives pour répondre aux pressions (17). Pour contribuer aux arbitrages, vous pouvez vous appuyer sur les résultats des enquêtes de mesure de la culture de sécurité des soins menées auprès des professionnels.
Il s’agit également de bien communiquer, quelles que soient les circonstances, sur la sécurité des soins, et pour être crédible et exemplaire, de vous appliquer à vous-même ce que vous exigez de vos collaborateurs. Cela peut nécessiter de la formation et/ou de l’accompagnement pour vous-mêmes ou vos collaborateurs, ce qui est préconisé dans le référentiel de certification (7-8).
En tant que manager de haut niveau, il vous appartient aussi de favoriser l’esprit d’équipe et la coopération transversale, de créer le climat/ les conditions nécessaires à un travail en équipe efficace : favoriser la confiance, la coopération, la conscience de la situation partagée au sein des équipes et entre les équipes, être vigilant aux interfaces… Il s’agit également d’encourager le dialogue, et les espaces d’échanges collectifs comme les espaces de débats sur le travail (12 ; 18-19).
Enfin, pour favoriser la confiance, vous devez instaurer une culture juste : créer les conditions de confiance qui vont favoriser la déclaration des événements indésirables et le retour d’expérience qui découlera de leur analyse, mais aussi de définir quels types d’erreurs ne sont pas acceptables, quelles sont les sanctions appropriées dans ces situations, et de les appliquer à tous de la même manière (20). La culture juste ou équitable correspond au système disciplinaire qui soutient le mieux la sécurité (Webinaire « La Culture juste : un véritable levier pour faire progresser la sécurité des soins »). En parallèle, il est important de reconnaître les bonnes pratiques de sécurité, afin de valoriser ces comportements de sécurité, ce qui n’est encore que trop rarement réalisé. Pour que tout cela fonctionne, la sensibilisation, voire la formation de l’ensemble des professionnels et toute la ligne managériale à ces principes est fondamentale, afin que chacun comprenne comment sont prises les décisions pour qu’elles apparaissent justes aux yeux de tous.
En situation de crise, ou dans les environnements très incertains/à risques de nos établissements de santé (Blocs opératoires, services d’urgences, trauma centers, services de soins aigus…), ces principes sont à adapter (21-22). Dans ces conditions, il vous appartiendra plutôt de :
- Faire émerger une vision commune, plutôt que de créer une vision de la sécurité,
- Créer les conditions d’un leadership beaucoup plus partagé et d’une vigilance partagée,
- Mobiliser les collectifs, dans les équipes et entre les équipes,
- Naviguer avec une boussole, plutôt qu’avec une carte, et requestionner en permanence le chemin,
- Renforcer les arbitrages prudents et renforcer la communication des arbitrages, notamment sur quels critères et valeurs ont été rendus les arbitrages,
- Conserver des repères essentiels et des valeurs comme guide d’action,
- Aller encore plus sur le terrain.
Les éléments présentés dans la rubrique suivante (2. Outils d’évaluation) vous permettront de vous évaluer sur ces différents principes et d’élaborer un plan d’amélioration pour le leadership en sécurité dans votre établissement. Pour aller plus loin, vous pouvez vous référer à la fiche « Pour en savoir plus » ci-dessous. Des retours d’expériences d’établissements de la région sont disponibles en rubrique 3. Les références citées dans cette synthèse et dans la fiche « Pour en savoir plus » sont listées dans la rubrique 4. Les ressources à télécharger figurent en rubrique 5 en bas de page.
Pour en savoir plus
Points de repères – Le leadership en sécurité des soins : Et vous, vous en êtes où ?
-
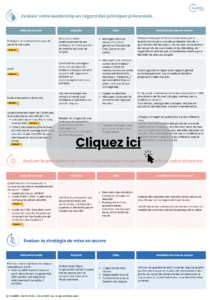
Plusieurs outils sont disponibles pour vous évaluer sur ces différents principes, et élaborer un plan d’amélioration pour développer votre leadership et celui de vos équipes.
Ils sont répartis en trois catégories :
- Évaluer votre leadership en regard des principes préconisés,
- Évaluer la perception de votre leadership par les professionnels de votre structure,
- Évaluer la stratégie mise en œuvre.
Il vous appartiendra de choisir l’outil le plus approprié à vos objectifs.
-
- Quelle mobilisation des managers de haut niveau des établissements de santé pour la sécurité des soins ? Expérimentation en Pays de la Loire :
- Mobilisation du management de haut niveau dans un établissement de santé du Maine et Loire : animation de collectifs et maintien des temps à la réflexion
retour d’expérience d’un établissement de santé du Maine et Loire
- La gestion de crise, un révélateur des freins et leviers pour le leadership des managers de haut niveau pour la sécurité des soins : retour d’expérience dans un CH du Maine et Loire
- Les rencontres sécurité des soins, un outil pour le top management ? Séminaire Partageons nos expériences pour la sécurité des soins, juin 2019.
- Les rencontres sécurité des soins : voir grand mais démarrer petit ? Retour d’expérience d’un CH ligérien.
- La culture juste : retour d’expérience de l’ADAPEI 44
-
- Groupe de travail « Leadership in safety ». Leadership en sécurité : pratiques industrielles [Internet]. Toulouse: Institut pour une culture de sécurité industrielle; 2011 [cité 31 juill 2023]. 104 p. (Cahiers de la sécurité industrielle). Disponible sur: https://www.icsi-eu.org/publication/leadership-securite
- ICSI. L’essentiel du leadership en sécurité. [Internet]. Institut pour une culture de sécurité industrielle; 2022 [cité 31 juill 2023]. Disponible sur: https://www.icsi-eu.org/publication/essentiel-leadership-securite
- ICSI. Paroles d’experts. Les 7 principes du leadership en sécurité avec Ivan Boissières. [Internet]. ICSI – Safety Academy; 2017 [cité 31 juill 2023]. Disponible sur: http://safetyacademy.icsi-eu.org/idea/details.aspx?i=1478
- HAS. La sécurité des patients. Mettre en œuvre la gestion des risques associés aux soins en établissement de santé. Des concepts à la pratique. [Internet]. Haute Autorité de Santé; 2012 [cité 31 juill 2023]. Disponible sur : https://www.has-sante.fr/jcms/c_1239410/fr/mettre-en-oeuvre-la-gestion-des-risques-associes-aux-soins-en-etablissement-de-sante
- ICSI. L’essentiel de la culture de sécurité. [Internet]. Institut pour une culture de sécurité industrielle; 2017 [cité 31 juill 2023]. Disponible sur: https://www.icsi-eu.org/culture-securite
- HAS. Les déterminants de la qualité et de la sécurité des soins en établissement de santé. Haute Autorité de santé; 2022. 122 p.
- HAS. Certification des établissements de santé pour la qualité des soins. Version en cours. [Internet]. Haute Autorité de Santé; 2024 [cité 14 avril 2025]. Disponible sur : https://www.has-sante.fr/jcms/r_1495044/fr/mettre-en-oeuvre-la-certification-pour-la-qualite-des-soins
- HAS. Evaluation de la gestion du leadership, des équipes et de la qualité de vie au travail selon le référentiel de certification – fiche pédagogique. [Internet]. Haute Autorité de Santé; 2024 [cité 14 avril 2025]. Disponible sur : https://www.has-sante.fr/jcms/r_1495044/fr/mettre-en-oeuvre-la-certification-pour-la-qualite-des-soins
- QualiREL Santé. #2 Web 45 minutes de décryptage sur l’Évaluation de la gestion du leadership, des équipes et de la qualité de vie au travail [Internet]. 2021. Disponible sur : https://www.qualirelsante.com/ressource/les-45-minutes-de-decryptage/
- Rencontres sécurité : un partenariat entre les équipes et la gouvernance [Internet]. Haute Autorité de Santé; 2018. Disponible sur : https://www.has-sante.fr/upload/docs/application/pdf/2018-12/guide_methodologique_et_outils__rencontres_securite_un_partenariat_entre_les_equipes_et_la_gouvernance_novembre_2018.pdf
- Detchessahar M. L’entreprise délibérée. Nouvelle cité; 2019. 290 p.
- Edito | Nouveaux modèles de management pour la promotion de la qualité et de la sécurité des soins | Risques & qualité [Internet]. [cité 8 août 2023]. Disponible sur : https://www.risqual.net/actualite/edito/edito-nouveaux-modeles-de-management-pour-la-promotion-de-la-qualite-et-de-la-securite-des-soins
- Claris O. Mieux manager pour mieux soigner. Améliorer le management et la gouvernance hospitalière. [Internet]. Ministère des solidarités et de la santé; 2021 [cité 7 août 2023]. Disponible sur: https://www.mnh.fr/actualite/mieux-manager-mieux-soigner-guide
- Amalberti R. Piloter la sécurité. Théories et pratiques sur les compromis et les arbitrages nécessaires [Internet]. Cachan: Lavoisier; 2012. 152 p. (Hors collection). Disponible sur : https://www.cairn.info/piloter-la-securite–9782817803685.htm
- Amalberti R, Vincent C. Managing risk in hazardous conditions: improvisation is not enough. BMJ Qual Saf. janv 2020;29(1):60‑3.
- Vincent C, Amalberti R. Safer Healthcare [Internet]. Cham: Springer International Publishing; 2016 [cité 6 sept 2019]. Disponible sur: http://link.springer.com/10.1007/978-3-319-25559-0
- Page B, Irving D, Amalberti R, Vincent C. Health services under pressure: a scoping review and development of a taxonomy of adaptive strategies. BMJ Qual Saf. 29 nov 2023;bmjqs-2023-016686.
- Ghadi V, Liaroutzos O. De quels espaces de discussion les établissements de santé ont-ils besoin ? Rev Cond Trav. mai 2016;(4):57‑65.
- Ughetto P. Des transformations de la matérialité du travail aux expérimentations d’espaces de discussion ou de dialogue. Rev Cond Trav. (2):106‑13.
- Reason J. A decision tree for determining the culpability of unsafe acts. In: Managing the risks of organizational accidents. Hampshire, England: Ashgate publishing limited; 1997. p. 209.
- Weick KE, Sutcliffe KM. Managing the Unexpected. Resilient Performance in an Age of Uncertainty. Jossey-Bass. 2007. 208 p.
- L’impact de la crise COVID sur l’évolution des concepts et pratiques en gestion des risques dans les établissements de santé. [Internet]. 2021 [cité 9 août 2023]. (Webinaire Communauté de pratique francophone de l’IsQUA/PAQS). Disponible sur : https://www.youtube.com/watch?v=mw1dB5lqx6A
-
Pour en savoir plus :
Points de repères – Le leadership en sécurité des soins : Et vous, vous en êtes où ?
Publications :
Outils :
- Le leadership en sécurité des soins : Et vous, vous en êtes où ? Document issu de l’ICSI et adapté par QualiREL Santé
- Outil QualiREL Santé élaboré à partir de la fiche 6 du guide HAS 2012 Gestion des risques en établissement de santé. A paraître.
Créé le 17 janvier 2025, modifié le 1 décembre 2025
Contexte
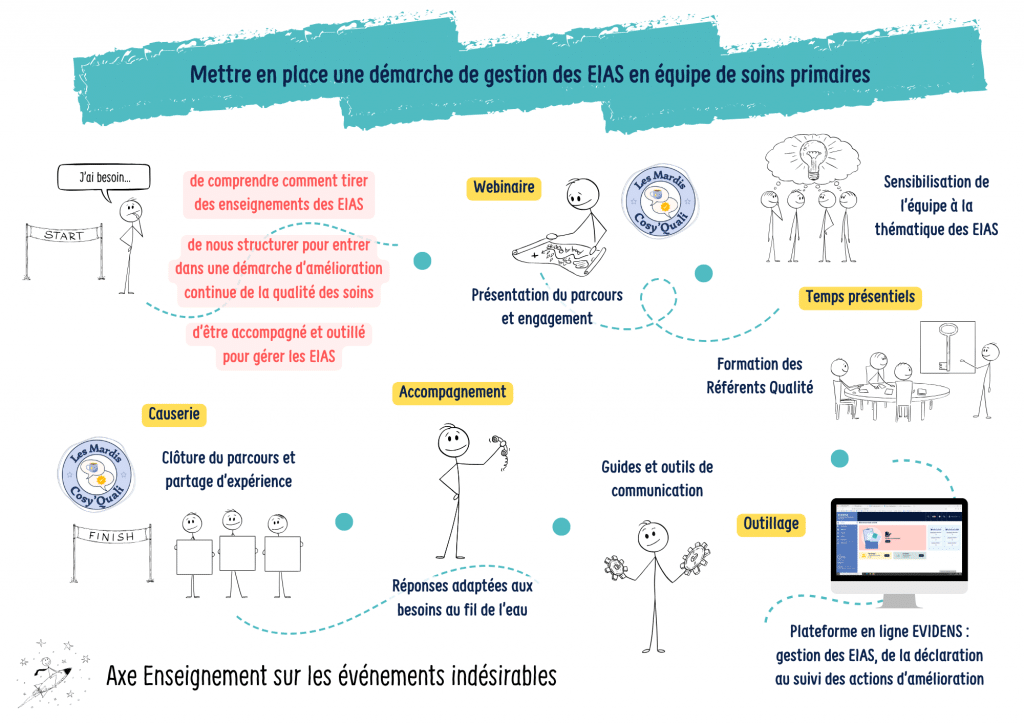
Envie de mettre en place une démarche de gestion des EIAS (Evénements Indésirables Associés aux Soins) au sein de votre équipe de soins primaire ? Soyez accompagné pour vous lancer dans cette démarche de gestion des risques et d’amélioration de la qualité des soins.
Ce parcours a été spécialement conçu pour les équipes de soins primaires (que vous exerciez en maison de santé pluri-professionnelle, en centre de santé ou toute autre forme d’exercice coordonné).
Il associe un accompagnement de toute l’équipe, une formation et un soutien aux référents qualité, et la mise à dispositions d’outils, aussi bien méthodologiques que techniques. Plusieurs temps en présentiels sont prévus pour vous accompagner au plus proche.
Vous aurez notamment accès à la plateforme Evidens, vous permettant de gérer toute cette démarche de gestion des EIAS, de la déclaration au suivi des actions d’amélioration.
#ManagementQualité #RetourExpérience #EIAS #FeuilleDeRouteNationaleSécuritéDesPatients
Objectif
Le parcours vous permet de :
- comprendre les fondamentaux de la gestion des EIAS,
- d’être guidé pas à pas pour la mise en place d’une démarche de gestion des risques, aussi bien pour la structuration que pour le démarrage concret,
- d’avoir accès à des outils créés spécifiquement pour votre contexte d’exercice,
- d’échanger avec d’autres équipes qui se lancent en même temps dans cette démarche.
Présentation
Retrouvez le webinaire de présentation du parcours sur la page dédiée aux Mardis Cosy’Quali.
Modalités de participation
Le webinaire d’introduction est ouvert à tous, la participation à l’accompagnement global et l’accès aux outils sont réservés à nos adhérents.
Retrouvez les dates des webinaires sur notre calendrier.
Les temps de sensibilisation et de formation en présentiel seront planifiés en fonction des participants.
Créé le 9 août 2017, modifié le 31 mars 2023
Contexte
Véritable fléau des organisations notamment lié à la transformation et l’intensification du travail, les interruptions de tâches (IT) n’épargnent pas le milieu des soins.
L’IT est définie par la Haute Autorité de Santé (HAS) comme un «arrêt inopiné, provisoire ou définitif d’une activité humaine. La raison est propre à l’opérateur, ou, au contraire, lui est externe. L’IT induit une rupture dans le déroulement de l’activité, une perturbation de la concentration de l’opérateur et une altération de la performance de l’acte. La réalisation éventuelle d’activités secondaires achève de contrarier la bonne marche de l’activité initiale.».
Evénement identifiable, dont la survenue est imprévisible et qui nuit au maintien de l’attention dans le cadre d’une tâche spécifique, l’IT est intrinsèque à la relation humaine et au travail en équipe. Nécessaire pour l’alerte et les interactions au sein des processus de soins, l’IT peut être perçue de façon différente en fonction des professionnels et du type d’activité. Les conséquences des IT sont largement démontrées sur la sécurité des soins : altération de la prise de décision, retard, oubli d’information, erreur humaine, charges mentale et psychique des professionnels. Renforcer le travail en équipe, pour permettre d’augmenter la performance, la satisfaction du travail et diminuer les omissions dans les soins, est un enjeu majeur de réflexion pour la gestion des IT évitables.
De nombreux retours d’expériences mettent en exergue les difficultés pour les équipes de soins de se saisir de la problématique. Aussi, QualiREL Santé a développé un accompagnement (= dispositif interventionnel) dans un objectif de structurer et pérenniser une démarche d’amélioration des interactions entre fonctions professionnelles portant sur la gestion des interruptions de tâches (IT). Ce dispositif intègre la dimension du travail en équipe et les interactions entre professionnels (interrupteurs et interrompus) au sein des processus de soins en secteur d’hospitalisation. Il a été testé et consolidé auprès de 3 équipes de la région Pays de la Loire courant 2018. Le périmètre est celui des équipes d’hospitalisation conventionnelle de médecine et/ou de chirurgie.
Dans ce contexte et compte-tenu des données disponibles dans la littérature, un dispositif interventionnel s’intéressant aux interactions entre professionnels d’une équipe améliorerait-il la gestion des IT et donc la sécurité des soins? Quelles seraient les caractéristiques d’évitabilité des IT au sein des secteurs d’hospitalisation? Quels en seraient les bénéfices sur le travail en équipe?
Le projet de recherche IMPACTT porte l’ambition de répondre à ces questions. Un financement de la Direction Générale de l’Offre de Soins, dans le cadre d’un PREPS, a été obtenu pour la période 2017 – 2021.
Objectif(s)
L’objectif principal du projet IMPACTT est de mesurer l’impact d’un dispositif interventionnel portant sur les interactions entre professionnels d’une équipe de soins, sur l’évolution des caractéristiques des IT dites évitables.
Des objectifs secondaires du projet IMPACTT sont :
- étudier l’impact du dispositif interventionnel sur les autres caractéristiques des IT (prévalence, évitabilité, durée, reprise de tâche),
- étudier les représentations portant sur les IT (professionnels).
La population cible est l’ensemble des personnes intervenant en unité d’hospitalisation conventionnelle de médecine et/ou de chirurgie sur la période de l’étude dans les établissements participants.
Ce projet identifiera les tâches et les activités à protéger des IT. Il permettra de sécuriser ses pratiques et enfin d’amorcer une réflexion sur le travail en équipe.
Public visé
- Secteur : Sanitaire
- Personnes : Directeurs, Encadrement, Médicaux, Paramédicaux, Référents qualité-risques, Représentants des usagers, Tous professionnels impliqués dans cette thématique
Pilotage
- TERRIEN Noémie – Tel : 02 40 84 69 30 – Mail : nterrien@qualirelsante.com
- TEIGNE Delphine – Tel : 02 40 84 69 30 – Mail : delphine.teigne@chu-nantes.fr
Contribution
Le projet est mené en collaboration avec le CPIAS et l’OMEDIT Pays de la Loire.
Partenariats
Méthodologie
L’intervention porte l’ambition d’évaluer et questionner les équipes sur le phénomène des IT dans leur fonctionnement et ainsi améliorer les interactions entre professionnels en faveur de la qualité et la sécurité de soins.
Les premières étapes du dispositif interventionnel s’articulent autour des termes : « identifier, comprendre, agir ». Une méthode observationnelle couplée à la passation d’un questionnaire va permettre d’identifier les IT et de recueillir la perception des membres de l’équipe. Les résultats seront discutés en équipe sous l’égide de QualiREL. L’équipe s’orientera sur la mise en œuvre de solutions. Divers outils mis à disposition par QualiREL permettront à l’équipe de mener à bien cette phase « agir ».
Les étapes secondaires du dispositif interventionnel s’articulent autour des termes « Evaluer, communiquer et capitaliser » et font partie intégrante de la démarche d’amélioration continue appliquée à la sécurité des soins.
Livrable
Les retombées potentielles du projet sont de :
- Connaître les caractéristiques des IT en secteur d’hospitalisation de médecine et chirurgie
- Définir la place des IT dans les enjeux stratégiques du travail en équipe ;
- Développer une stratégie permettant de structurer et pérenniser une démarche d’amélioration des interactions entre fonctions professionnels portant sur la gestion des IT (identifier, comprendre, agir, évaluer, communiquer)
- Mettre à disposition une méthode observationnelle adaptée au contexte français (DPM)
- Mettre à disposition un questionnaire validé en langue française permettant de recueillir la perception des professionnels sur les IT (TAA-KH-S)
- Renforcer la place de l’ensemble des structures investigatrices dans leurs missions d’accompagnement des professionnels en région.
Le protocole de recherche du projet « Impact of a Programme to Improve Interaction Among Professionals on the Management of Task Interruptions » (IMPACTT) a été publié sur la plateforme clinicaltrials sous la référence NCT03786874. Il est accessible via le lien suivant : https://clinicaltrials.gov/ct2/show/NCT03786874?cond=NCT03786874&draw=2&rank=1
La méthode d’observation des interruptions de tâche a a donné lieu à une première publication: Teigné D, Cazet L, Mabileau G, Terrien N. Task interruptions from the perspective of work functions: The development of an observational tool applied to inpatient hospital care in France The Team’IT tool. Nöhammer E, éditeur. PLOS ONE. 9 mars 2023;18(3):e0282721.
Les caractéristiques des interruptions de tâches sont en cours de soumission.
Modalités de participation
L’appel à participation au projet de recherche s’est clôturé fin 2018 afin de procéder au tirage au sort des équipes pour les répartir entre le groupe témoin et le groupe expérimental. 23 équipes participent au projet.
Calendrier de réalisation du projet IMPACTT :
- de mai 2019 à octobre 2019 : observations des Interruptions de tâches au sein des groupes témoin et expérimental (réalisé);
- de fin 2019 à fin 2021 : mise en oeuvre du dispositif interventionnel de gestion des interruptions de tâches au sein du groupe expérimental (réalisé);
- 2021 et 2022 : observations des interruptions de tâches au sein des 2 groupes et analyses des résultats (non réalisé du fait des crises COVID).
Documents à télécharger
-
IMPACTT_Information2018
Créé le 15 janvier 2025, modifié le 11 février 2026
Résumé
« C’est quoi ce mardi ? C’est Cosy’Quali ! »
En 2025, QualiREL Santé lance une nouvelle web série sur la qualité des soins, cette fois dédié au secteur des soins primaires !
A destination de tous les professionnels de ville, quelle que soit la profession et quel que soit le mode d’activité, ces webinaires offrent un espace de découverte, de réflexion et d’approfondissement sur les différentes thématiques de la qualité des soins, adapté à ce contexte d’exercice.

Ces rencontres sont intégrées aux différents parcours que propose le programme d’activité de QualiREL Santé, notamment les 2 parcours à destination des professionnels de ville :
- le parcours libre Découvrir et s’approprier les méthodes d’amélioration de la qualité des soins,
- le parcours d’appui collectif renforcé Mettre en place une démarche de gestion des EIAS en équipe de soins primaires.
Modalités de participation
Les webinaires d’introduction sont ouverts à tous, la participation aux webinaires thématiques est réservée à nos adhérents.
Retrouvez toutes les dates sur notre calendrier.
Replays et ressources
-
Ressources complémentaires : - Parcours « Découvrir et s’approprier les méthodes d’amélioration de la qualité des soins »
- Outil d’auto-évaluation de son niveau de culture sécurité (sur le site de la Prévention Médicale)
- Livre La sécurité du patient en médecine générale
- Livre Prendre soin des patients en toute sécurité
- QualiBULES N°3 – Qualité et la Sécurité en Soins primaires
- Page HAS Culture de sécurité des soins : comprendre et mesurer
- Diaporama à télécharger dans la rubrique suivante (réservé aux adhérents)
Intervenants :
- Lucile TRUTT, chargée de missions
- Noémie TERRIEN, coordonnateur-responsable
-
Ressources complémentaires : - Page HAS sur les méthodes d’EPP dans le DPC
- Fiches repères sur les EPP
- Guide pédagogique de l’OMS sur la sécurité des patients, diaporama du module 11
- Outils de communication sur le patient traceur
- Diaporama à télécharger dans la rubrique suivante (réservé aux adhérents)
Intervenants :
- Lucile TRUTT, chargée de missions
- Noémie TERRIEN, coordonnateur-responsable
-
Ressources complémentaires : - Guide “Structurer et faire vivre l’expérience usager”
- BD Histoires de patients
- Outils de communication “Ici j’ai un rôle essentiel dans mes soins”
- Outils de communication “Mobilisons la méthode du patient traceur”
- Diaporama à télécharger dans la rubrique suivante (réservé aux adhérents)
Intervenants :
- Antoine BIRON, chargé de missions
- Lucile TRUTT, chargée de missions
-
Ressources complémentaires : - Parcours « Mettre en place une démarche de gestion des EIAS en équipe de soins primaires »
- Diaporama à télécharger dans la rubrique suivante (réservé aux adhérents)
Intervenants :
- Lucile TRUTT, chargée de missions
- Noémie TERRIEN, coordonnateur-responsable
-
Ressources complémentaires : - Kit d’outils pour l’analyse de scénarios
- Appui à l’analyse des EIGS
- Diaporama à télécharger dans la rubrique suivante (réservé aux adhérents)
Intervenants :
- Lucile TRUTT, chargée de missions
- Véronique POUZET, chargée de missions
-
Ressources complémentaires : - Parcours « Découvrir et s’approprier les méthodes d’amélioration de la qualité des soins »
- Parcours « Mettre en place une démarche de gestion des EIAS en équipe de soins primaires »
- Diaporama à télécharger dans la rubrique suivante (réservé aux adhérents)
Intervenants :
- Lucile TRUTT, chargée de missions
- Emilie DORENLOT, chargée de missions
Contexte lié à l'outil
« La culture de sécurité des soins est un ensemble de manières de faire et de penser qui contribuent à la sécurité du patient et qui sont partagées au niveau de l’organisation (équipe de professionnels, établissement de sante). » Haute Autorité de Santé
Les nombreux travaux en matière d’analyse des événements indésirables en milieu de soins nous démontrent que leurs causes sont rarement liées au manque de connaissance des professionnels. Défaillance dans l’organisation, absence de vérification, défaut de coordination ou insuffisance de la communication sont le plus souvent à la racine de la survenue de ces événements indésirables et s’inscrivent dans un manque de culture partagée sur la sécurité des soins.
Cette culture partagée est essentielle à la pérennité des actions et démarches en matière de qualité et sécurité des soins. Elle contribue implicitement aux performances des organisations et pratiques. Ainsi, connaître son propre niveau de culture sécurité avant de mettre en place des actions pour en favoriser sa progression semble incontournable pour leur réussite.
Evaluer la culture de sécurité présente en soi un intérêt pédagogique fort et permet déjà de la faire progresser par une prise de conscience de son existence.
Pour ce faire, des outils de mesure standardisés ont été développés initialement dans les pays anglosaxons pour évaluer la perception des professionnels du climat de sécurité dans leur établissement. Ils ont été traduits et validés en France en particulier pour le secteur sanitaire. Ils ont été utilisés lors de campagne interrégionale (2015) ou nationale en France (2023), sous l’égide de la FORAP et de la HAS.
Objectifs
Les objectifs de la mesure de la culture de sécurité dans les établissements de santé, auprès de collectifs de travail bien identifiés, sont de :
- Disposer d’un diagnostic (partagé) de la culture de sécurité des professionnels à l’échelle de l’établissement ou des collectifs de travail identifiés,
- Définir, après analyse des résultats avec les professionnels, des actions permettant d’améliorer les dimensions de la culture de sécurité les moins développées.
Quand une mesure de la culture de sécurité est réalisée auprès d’un collectif de travail, il est très important d’en discuter les résultats avec ce collectif, afin d’obtenir un consensus sur ce qui fonctionne bien et ce qui est à améliorer dans l’équipe pour développer la culture de sécurité.
Description
Les documents suivants, téléchargeables en bas de page, sont à votre disposition pour mener à bien une campagne de mesure :
- un questionnaire d’auto-évaluation de vos capacités d’engagement,
- le guide d’enquête version 2024 élaboré par la FORAP et la HAS,
- un questionnaire standardisé de recueil de la perception des professionnels,
- un modèle de rapport de résultats,
- un document d’aide à la compréhension des résultats,
- un diaporama de présentation des résultats,
- un conducteur pour l’animation de la séance de présentation des résultats.
Vous pouvez également consulter :
- les documents d’aide pour mesurer et développer la culture de sécurité des soins élaborés par la Haute Autorité de Santé : cliquez ici
- les travaux portés par la FORAP en matière d’appui au développement de la culture de sécurité : cliquez ici
Modalités d'accès
Si vous souhaitez réaliser votre propre campagne de mesure au sein de votre établissement de santé et que vous êtes adhérent à QualiREL Santé, vous pouvez demander un accès aux outils sur la plateforme dédiée eFORAP.
Vous aurez ainsi accès aux documents et au questionnaire sous format dématérialisé.
Documents à télécharger
Créé le 6 mai 2025
Contenu

Fiches à télécharger

EasyLEAD
Manager pour la sécurité des soins en établissement de santé implique la mobilisation du haut niveau de management (Directeur général, Président de CME, Directeur des soins) et du management intermédiaire (chef de pôle, de service, cadre de santé) : le leadership en sécurité des soins.
Le lien entre sécurité des soins et culture de sécurité des soins est réel (1–3). Une des dimensions de la culture de sécurité en établissement de santé est le soutien et l’engagement du management pour la sécurité des soins (4–8).
Ce soutien s’inscrit dans un objectif de performance du système de fonctionnement pour assurer des soins pertinents et de qualité, de manière sécuritaire là où les arbitrages sont parfois complexes et de fait un dialogue et une compréhension de la situation à tous les niveaux est indispensable.
La place et le rôle de la coordination de la gestion des risques associés aux soins s’inscrit dans une logique de facilitation à tous les niveaux du management : éclairage, alerte, aide à la compréhension des signaux de toute gravité en matière d’évènements indésirables associés aux soins, et accompagnement à la mise en œuvre de plans d’actions sécuritaires.
Depuis 2013, la communauté de pratiques « Management de la gestion des risques associés aux soins » de QualiREL Santé (Structure Régionale d’Appui à la Qualité des Soins et la sécurité des patients des Pays de la Loire) a produit de nombreux repères et ressources pour le déploiement du management pour la sécurité des soins. Ce guide EasyLead est le fruit d’une longue réflexion. Il est basé sur les retours d’expériences des établissements de santé de la région Pays de la Loire : directeurs, présidents de CME, coordonnateurs de la gestion des risques associés aux soins, et sur des travaux nationaux et internationaux sur le sujet.
Il s’articule autour de trois axes :
Références :
- Health Foundation Inspiring Improvement. Does improving safety culture affect patient outcomes ? [Internet]. Health foundation; 2011 [cité 10 août 2023]. Disponible sur: https://www.health.org.uk/sites/default/files/DoesImprovingSafetyCultureAffectPatientOutcomes.pdf
- Health Foundation Inspiring Improvement, Leonard M, Frankel A. How can leaders influence a safety culture? [Internet]. Health Foundation; 2012. Disponible sur: https://www.health.org.uk/sites/default/files/HowCanLeadersInfluenceASafetyCulture.pdf
- Leape L, Berwick D, Clancy C, Conway J, Gluck P, Guest J, et al. Transforming healthcare: a safety imperative. Qual Saf Health Care. 1 déc 2009;18(6):424‑8. Disponible sur : https://qualitysafety.bmj.com/content/18/6/424.long
- Vialle S, Kret M, Domecq S, Quenon JL, Michel P. Validation d’un questionnaire de culture de sécurité et de ses indicateurs : l’expérimentation CLARTE sur 91 établissements de santé. Rev DÉpidémiologie Santé Publique. mars 2014;62:S105‑6.
- Churruca K, Ellis LA, Pomare C, Hogden A, Bierbaum M, Long JC, et al. Dimensions of safety culture: a systematic review of quantitative, qualitative and mixed methods for assessing safety culture in hospitals. BMJ Open. juill 2021;11(7):e043982. Disponible sur : https://bmjopen.bmj.com/content/11/7/e043982.long
- ICSI. L’essentiel du leadership en sécurité. [Internet]. Institut pour une culture de sécurité industrielle; 2022 [cité 31 juill 2023]. Disponible sur: https://www.icsi-eu.org/publication/essentiel-leadership-securite
- Groupe de travail « Leadership in safety ». Leadership en sécurité : pratiques industrielles [Internet]. Toulouse: Institut pour une culture de sécurité industrielle; 2011 [cité 31 juill 2023]. 104 p. (Cahiers de la sécurité industrielle). Disponible sur: https://www.icsi-eu.org/publication/leadership-securite
- ICSI. L’essentiel de la culture de sécurité. [Internet]. Institut pour une culture de sécurité industrielle; 2017 [cité 31 juill 2023]. Disponible sur: https://www.icsi-eu.org/culture-securite
Modifié le 31 mars 2025
Contexte
« La révolution introduite par l’expérience patient réside dans l’idée de prendre comme point de départ l’expérience vécue par les personnes confrontées au système de santé. A partir de situations réelles, incarnées, racontées par de vraies personnes, on peut explorer des opportunités d’améliorations à un niveau local mais aussi à plus grande échelle. Il ne s’agit donc pas d’appliquer partout des solutions miracle mais plutôt d’inspirer une culture de la collaboration avec les utilisateurs des services de santé, c’est-à-dire tout le monde. » Amah Kouévi, Directeur de l’Institut français de l’expérience patient (IFEP).
QualiREL Santé a le plaisir de collaborer avec l’IFEP pour proposer aux établissements de la région Pays de la Loire une campagne régionale inédite à partir des travaux actuels de l’IFEP et de QualiREL Santé sur l’expérience patient. Ce partenariat est une opportunité pour proposer aux établissements sanitaires et médico-sociaux une campagne pour vous permettre de disposer de votre propre niveau de maturité et ainsi dynamiser votre démarche d’expérience patient-personne accompagnée. Cette campagne permettra de disposer d’un état des lieux régional, faire partager les expériences et dessiner des pistes d’actions à venir.
Objectif
Cette campagne porte comme objectif d’évaluer le degré de maturité de son expérience patient et personne accompagnée.
Présentation
Résultats
Les vidéos du séminaire de restitution des résultats sont disponibles sur notre chaine YouTube.
Documents à télécharger
Créé le 14 novembre 2019, modifié le 23 novembre 2023
Contexte
Lancée en 2013, cette communauté de pratiques a pour objectif de créer un réseau entre les différents managers de la gestion des risques associés aux soins en établissements de santé (Président de CME, Coordonnateurs de la gestion des risques associés aux soins, gestionnaires de risques, etc.) afin d’impulser une dynamique d’échanges et de partage d’expériences.
Cette communauté de pratiques a pu, au cours de ses différentes rencontres, aborder et développer plusieurs axes de travail :
- Management de la gestion des risques associés aux soins, du concept à la pratique : appropriation, stratégie de déploiement et outils associés :
- Enquête coordonnateur de la gestion des risques associés aux soins – FORAP – rapport global et synthèse (à télécharger en bas de page)
- Lecture partagée du guide HAS « Mettre en oeuvre la gestion des risques associés aux soins en établissements de santé » et élaboration des outils associés (téléchargeable en bas de page)
- Lecture partagée du « guide pédagogique de l’OMS sur la sécurité des patients » – édition multiprofessionnelle
- Enseignements sur les événements indésirables associés aux soins – méthodes et outils : Enquête d’évaluation et élaboration du guide Easy Rex
- Travail en équipe : suivi des expérimentations et de la phase pilote du Programme d’Amélioration Continue du Travail en Equipe (PACTE),
- Formation et communication,
- Mobilisation des managers de haut niveau sur la sécurité des soins,
- Rôle et place des coordonnateurs de la gestion des risques associés aux soins.
Les travaux de la communauté de pratiques sont publiés au fur et à mesure de leur validation via le guide digital EasyLEAD sur le site internet de QualiREL Santé. Il s’agit d’un guide à destination des managers de haut niveau des établissements de santé, qui vise à promouvoir et développer leur soutien et leur engagement pour la sécurité des soins.
Objectif(s)
En 2024-2025 sont envisagés les thèmes de travail suivants :
- État des lieux de la coordination de la gestion des risques associés aux soins en établissements de santé (mise à jour),
- Capitalisation des enseignements issus de l’enquête nationale Culture de sécurité des soins en établissement de santé menée en 2023,
- Rôle et place du management de proximité pour la sécurité des soins et management visuel,
- Implication des patients dans la sécurité des soins.
Les thématiques suivantes font également l’objet de partages au sein de la communauté de pratiques :
- Expérimentation de pratiques innovantes pour la sécurité du patient (amélioration du travail en équipe, implication du patient, etc),
- Capitalisation des enseignements à tirer des retours d’expériences des participants : communication, pratiques remarquables, solutions pour la sécurité, etc.,
- Réflexion, élaboration, compréhension des stratégies d’implantation des démarches de sécurité du patient,
- Actualité bibliographique et réglementaire.
Public visé
- Secteur : Sanitaire
- Personnes : Directeurs, Médicaux, Référents qualité-risques
Pilotage
- ABBEY Hélène – Tel : 02 40 84 69 30 – Mail : contact@qualirelsante.com
- TERRIEN Noémie – Tel : 02 40 84 69 30 – Mail : contact@qualirelsante.com
- RIVE Solenne – Tel : 02 40 84 69 30 – Mail : contact@qualirelsante.com
Contribution
Les professionnels des établissements et organismes suivants sont membres de la communauté de pratiques Management de la gestion des risques associés aux soins : Association Les Capucins (Angers), Centre hospitalier Châteaubriant Nozay Pouancé, Centre hospitalier de Cholet, Centre hospitalier Côte de Lumière (les Sables d’Olonne), Centre hospitalier de Laval, Centre hospitalier de Layon-Aubance, Centre hospitalier de Saint-Nazaire, SSR les Recollets (Doué La Fontaine), Centre hospitalier et gérontologique Nord Sarthe, CHU Nantes, CESAME (Sainte Gemmes sur Loire), Clinique Brétéché (Nantes), Clinique Jules Verne (Nantes), ECHO, Etablissement de Santé Baugeois Vallée (Baugé en Anjou), Hôpital intercommunal de la presqu’ile Guérande Le Croisic, Hôpital Privé du Confluent (Nantes), SSR Nantais – la croix rouge française, SSR/EHPAD La Chimotaie (Cugand), SSR Roz Arvor (Nantes), SSR Le Bodio (Pontchâteau), Groupe LNA Santé, OMEDIT Pays de la Loire, UGECAM Bretagne Pays de la Loire, CPIAS Pays de la Loire.
Partenariats




Méthodologie
Les modalités de fonctionnement de la communauté de pratiques Management de la gestion des risques associés aux soins sont les suivantes :
- Communauté de pratiques ouverte à l’ensemble des adhérents qui le souhaitent,
- Partages et échanges via une plate forme de travail collaboratif,
- Constitution de sous-groupes de réflexion pour travailler et produire des livrables sur des thématiques ciblées (appel à candidature),
- Présentation des livrables sous forme de Webinaire ouvert à tous, avec possibilité de replay.
Livrable
Le guide digital EasyLEAD.
- Partie 1 : Le leadership en sécurité des soins : Et vous, vous en êtes où ?
- Partie 2 : Les compétences en qualité et sécurité des soins : Comment bien vous entourer ?
- Partie 3 : Chefs de services, cadres de santé : Comment les soutenir et les accompagner ?
Modalités de participation
Les établissements intéressés pour rejoindre cette communauté de pratiques sont invités à en faire la demande par email à contact@qualirelsante.com